0 von 3 Produkten
FilterKeine Produkte gefunden
Verwenden Sie weniger Filter oder löschen Sie alle
Diabetiker-Bedarf
Einsatzbereiche und Anwendungssituationen
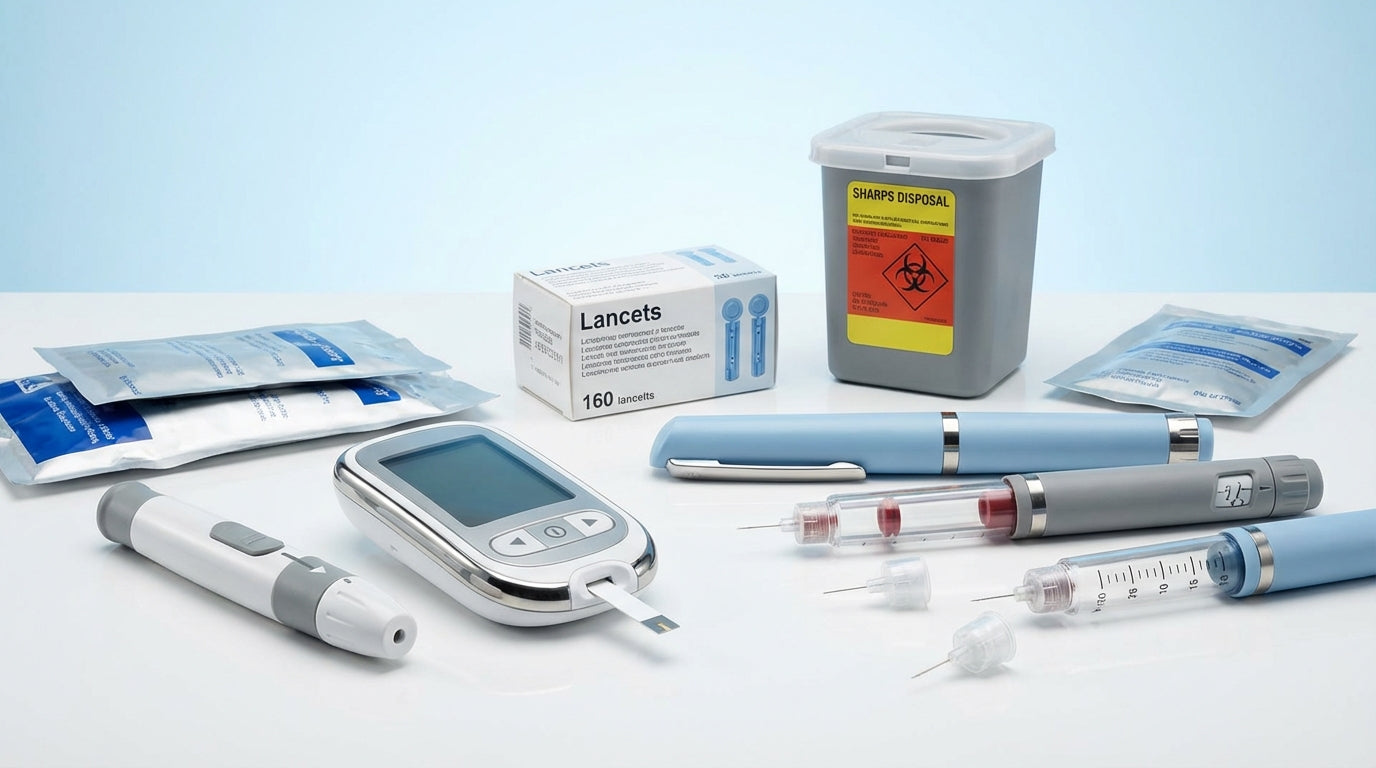
Der Bereich Diabetiker-Bedarf umfasst Produkte für Blutzuckermessung, Insulinapplikation, Versorgung und Dokumentation. Typische Einsatzsituationen sind punktuelle Blutzuckerkontrollen, kontinuierliches Monitoring, Vorbereitung und Verabreichung von Insulin sowie die sichere Entsorgung gebrauchter Materialien. Ergänzend unterstützen Hygienematerialien und Organisationshilfen effiziente Abläufe bei Untersuchung, Diagnostik, Therapie und Nachsorge.
Produkttypen und Lösungen
Im Sortiment finden sich Blutzuckermessgeräte und Messsysteme, Teststreifen, Stechhilfen und Lanzetten, Insulinpens, Pen-Nadeln und Kanülen, Sammelbehälter für gebrauchte spitze Gegenstände sowie Kühl- und Transportlösungen für Insulin. Darüber hinaus werden Hilfsmittel zur Probenvorbereitung, Desinfektionstücher und Verbrauchsmaterialien angeboten, die hygienische Arbeitsprozesse unterstützen.
- Blutzuckermessgeräte und Teststreifen
- Lanzetten, Stechhilfen und Pen-Nadeln
- Insulinpens und Injektionszubehör
- Sicherheitsbehälter und Entsorgungszubehör
- Kühlboxen und Transportlösungen
Funktionaler Nutzen im Praxisalltag
Produkte aus dem Diabetiker-Bedarf sorgen für zuverlässige Messwerte, sichere Injektionen und standardisierte Hygieneprotokolle. Gut aufeinander abgestimmte Teststreifen und Messgeräte ermöglichen schnelle Diagnostik und Verlaufskontrolle, während pen‑ und nadeltechnisches Zubehör eine präzise und schonende Insulinabgabe unterstützt. Entsorgungsbehälter und Hygienematerialien reduzieren Infektionsrisiken und erleichtern die Einhaltung von Sicherheitsstandards.
Qualität, Handling und Kompatibilität
Wert gelegt wird auf einfache Handhabung, Kompatibilität von Verbrauchsmaterialien mit Messsystemen und eine robuste, hygienische Gestaltung der Produkte. Lösungen von Herstellern wie Accu-Chek, FreeStyle und OneTouch stehen für bekannte Messsysteme und passendes Zubehör, was die Auswahl kompatibler Teststreifen und Ersatzteile vereinfacht.
Wichtige Schlagworte
Zu relevanten Keyword-Themen zählen Blutzuckermessung, Teststreifen, Lanzetten, Insulinpen-Zubehör, Sicherheitsbehälter, Messsysteme und Hygienematerialien. Die Kombination dieser Begriffe mit dem Begriff Diabetiker-Bedarf bildet eine praxisnahe Grundlage für gezielte Produktrecherche und sachgerechte Versorgung.