98 Produkte
FilterPflüger Milchsäure Inj. Acidum L(+)-lacticum D4 Injektionsampulle 5 ml
cardioLoges Ubidecarenon (Coenzym Q10) 15 mg Tabletten 120 Stück
Biochemie Pflüger 25 Aurum chloratum natronatum D6 250 mg Tabletten
Bombastus Biochemie Ferrum phosphoricum D6 250 mg Tabletten
Venostasin Aescin Gel äußerlich
Orthomol Cardio Magnesium, Omega-3, Vitamin D3 Granulat/Tabletten/Kapseln 30 Tagesportionen
Adler Pharma Natrium chloratum D6 250 mg Tabletten
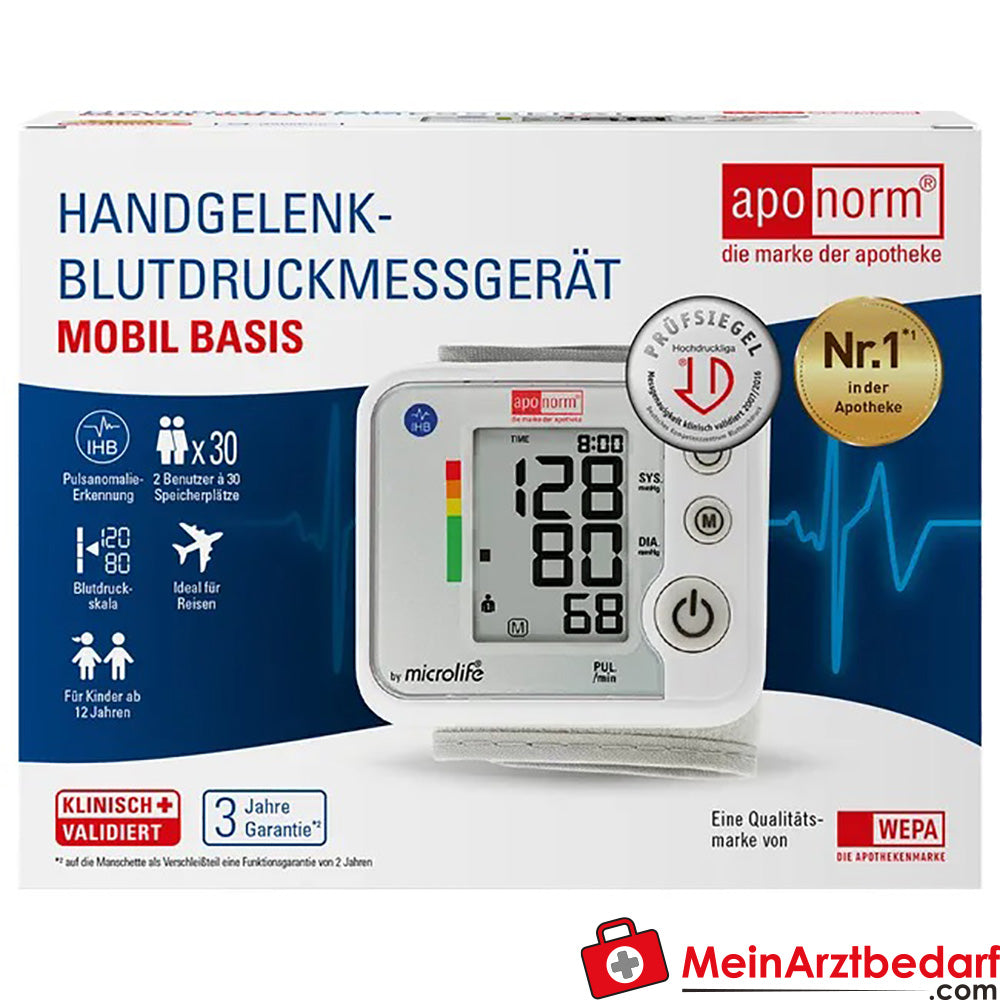
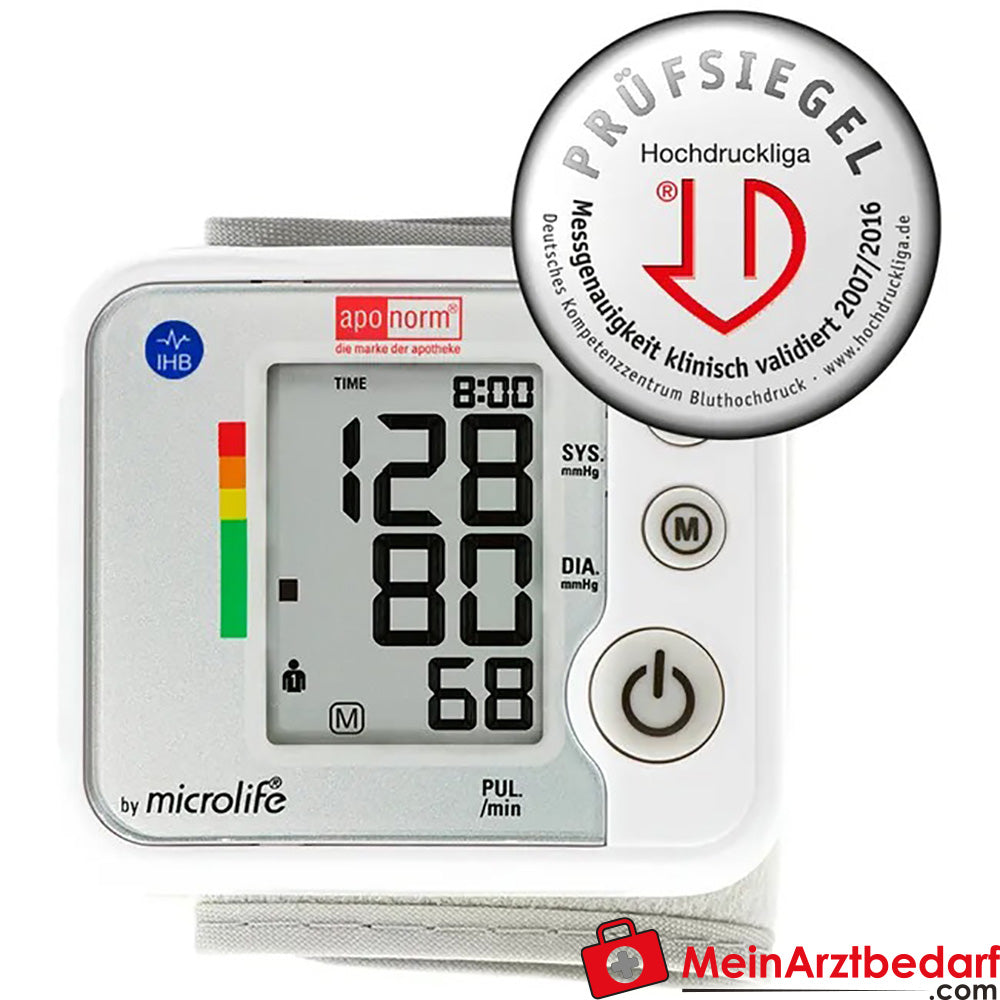
aponorm Mobil Basis Handgelenk-Blutdruckmessgerät 13,5–21,5 cm 1 St.
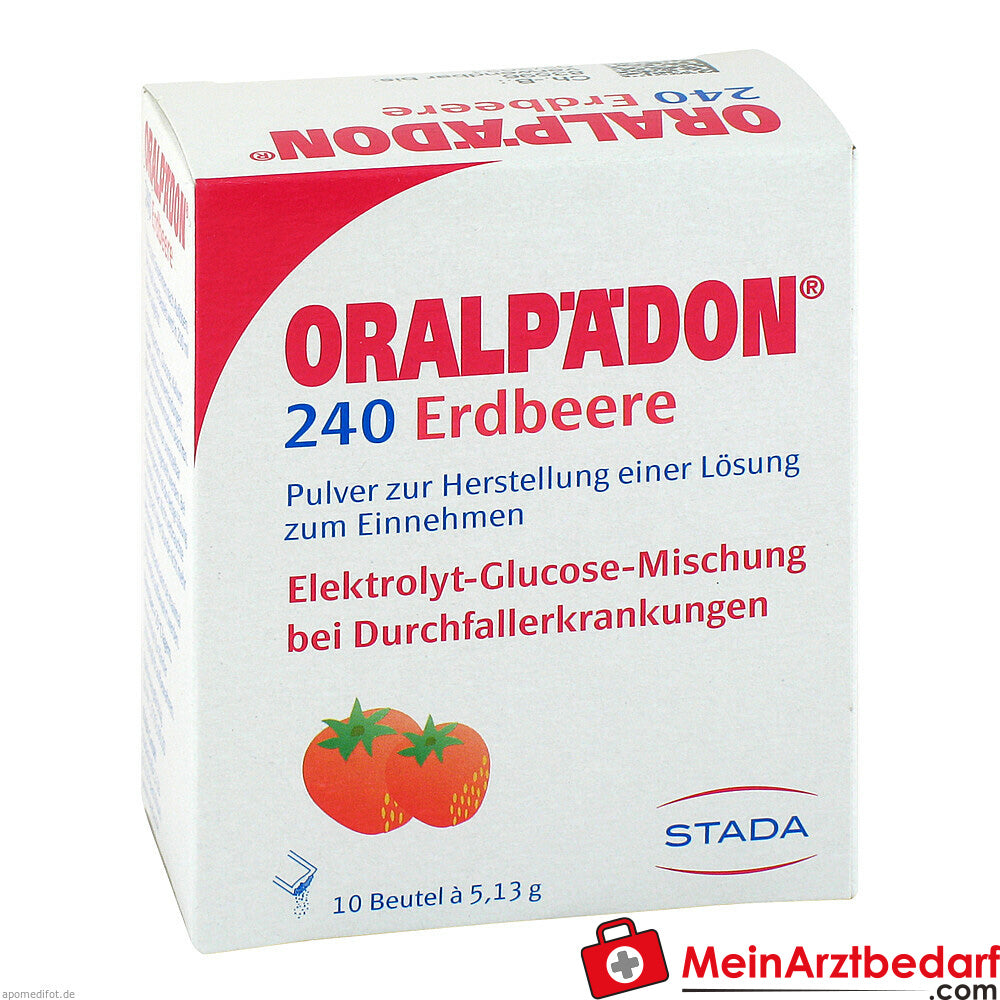
Oralpädon 240 Erdbeere Granulat Trinklösung 1 Beutel
Kochsalztabletten 225 mg Natriumchlorid + 25 mg Natriumhydrogencarbonat Tabletten 100 Stück
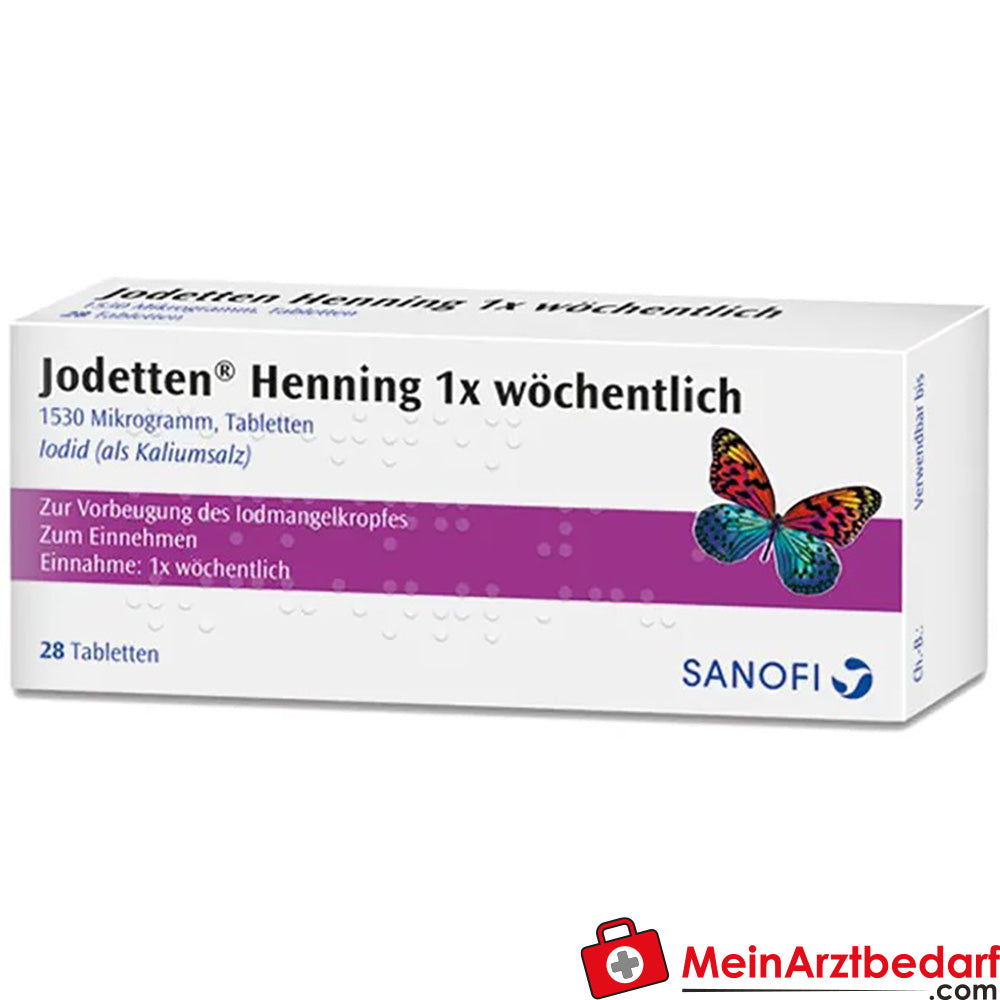
Henning Jodetten 1530 Mikrogramm Tablette 1 Tablette (wöchentlich)
Biochemie Pflüger Nr. 8 Natrium chloratum D6 1000 mg Pulver
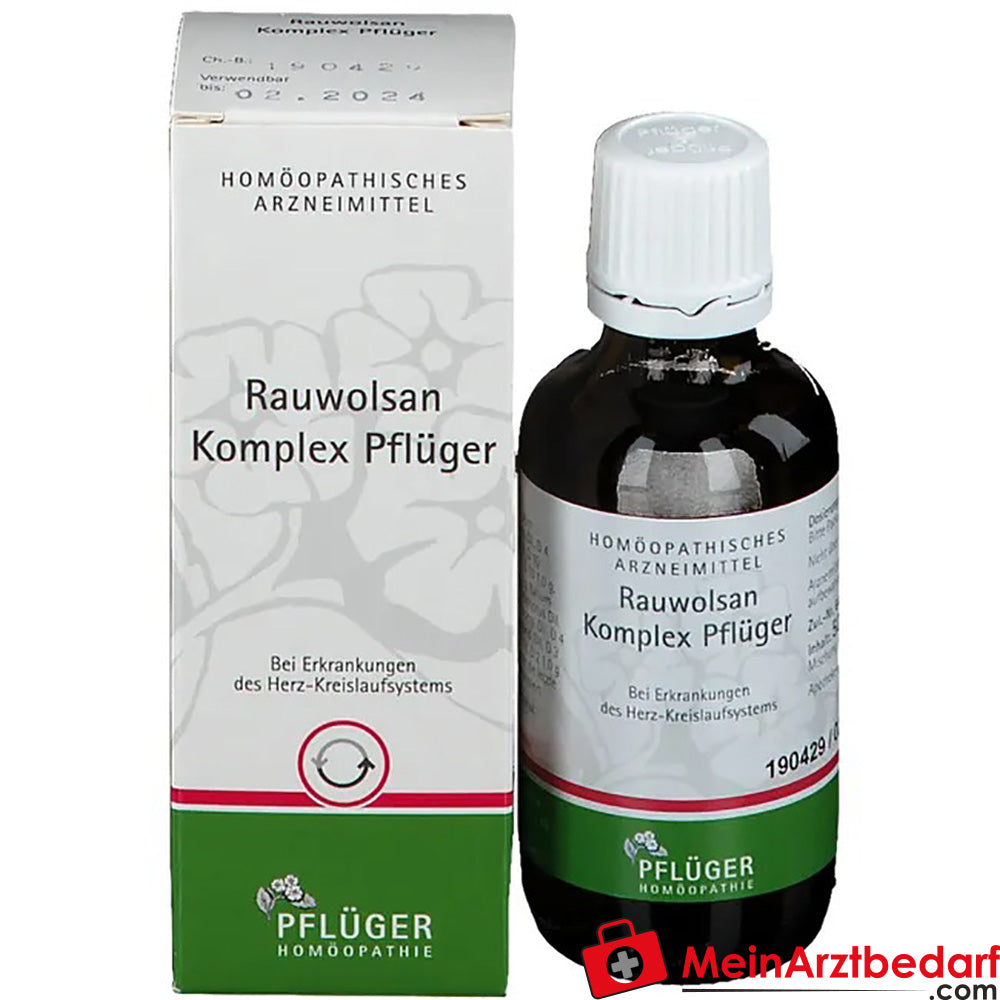
Pflüger Rauwolsan Komplex Tropfen mit Ambra grisea, Viscum album u.a.
Pure Encapsulations Ubiquinol‑QH 50 mg Kapseln 60 Stück
PEI01 Lymphomyosot Tabletten 100 Stück homöopathisch gegen Lymphödeme
Lioton Gel 1.000 IE/g 50 g Heparin gegen Schwellungen und Venenentzündungen
Pure Encapsulations Coenzym Q10 (Ubidecarenon) 120 mg Kapseln 60 Stück
harzol® Kapseln 10 mg Phytosterol Kapseln 30 Stück
Pure Encapsulations CoQ10 180 mg + L‑Carnitin Fumarat (1020 mg) Kapseln 60 Stück
DHU Schüßler-Salz Nr. 8 Natrium chloratum D3 homöopathisches Arzneimittel 250 mg
Padma Circosan 60 Kapseln - pflanzliches Arzneimittel zur Durchblutungsförderung
Pflüger Thyreo Komplex Tropfen Fucus vesiculosus D2 Ephedra distachya D3 homöopathisches Arzneimittel
Pflügerplex® Fucus 335
HWS Venodril Tropfen 100 ml - Homöopathie bei Venenerkrankungen
Herz, Kreislauf & Gefäße
Einsatzbereiche und Anwendungsfelder
Produkte aus dem Bereich Herz, Kreislauf & Gefäße dienen der Untersuchung, Überwachung, Diagnostik und Unterstützung bei gefäß- und kardiovaskulären Routineabläufen. Typische Einsatzsituationen sind Blutdruckmessungen, Auskultation, EKG-Ableitungen, Langzeitüberwachung und punktuelle Gefäßdiagnostik. Die Artikel unterstützen sichere Befunddokumentation, effiziente Arbeitsabläufe und hygienische Handhabung im Untersuchungs- und Diagnostikumfeld.
Typische Produktarten
Die Kategorie umfasst sowohl handliche Messgeräte als auch Verbrauchsmaterialien und Zubehör, die in Kombination klinische Prozesse erleichtern. Wichtige Produktgruppen sind Blutdruckmessgeräte, Manschetten, Stethoskope, EKG-Elektroden und Anschlusskabel, Pulsoximeter sowie Monitoring-Zubehör.
- Oberarm- und Handgelenk-Blutdruckmessgeräte und Manschetten
- Stethoskope für Auskultation und kardiologische Untersuchung
- EKG-/Langzeit-Elektroden, Kabel und Adapter
- Pulsoximeter und non-invasive Messgeräte
- Zubehör und Verbrauchsmaterialien für Messgenauigkeit und Hygiene
Nutzen im Praxis- und Klinikalltag
Systematisch eingesetzte Produkte für Herz, Kreislauf & Gefäße gewährleisten reproduzierbare Messwerte, erleichtern differenzierte Befundung und reduzieren Durchlaufzeiten. Ergonomische Manschetten, standardisierte Elektroden und klar ablesbare Geräteanzeigen unterstützen eine sichere Anwendung und minimieren Fehlerquellen. Hygienisch konzipierte Verbrauchsmaterialien und robustes Zubehör tragen zur Infektionsprävention und zur Schonung technischer Geräte bei.
Qualität, Eigenschaften und Auswahlkriterien
Bei der Auswahl stehen Messgenauigkeit, Handhabung, Kompatibilität mit Monitoren sowie Reinigungs- und Desinfektionsfähigkeit im Vordergrund. Langlebige Anschlüsse, standardisierte Stecksysteme und validierte Messverfahren sichern die Integration in bestehende Abläufe. Lösungen von Herstellern wie Omron, Beurer und Schiller bieten unterschiedliche Ausstattungsvarianten für mobile Messung und stationäres Monitoring.
Praktische Hinweise
Regelmäßige Kalibrierung, passende Manschettengrößen und der Einsatz geeigneter Elektroden sind entscheidend für belastbare Messergebnisse. Zubehör und Verbrauchsmaterial sollten auf Kompatibilität geprüft werden, um Unterbrechungen im Untersuchungsablauf zu vermeiden.