144 Prodotti
filtroVideolaringoscopio Dahlhausen VL3D per lame monouso
Heine Flextip+ F.O. Lama Macintosh, piegabile fino a 70°, fibra ottica HiLite, autoclavabile
Heine F.O. 4 Slim LED NT manico per laringoscopio ricaricabile
Heine LED M2Z batteria ricaricabile 2,5 V NiMH per F.O. Manico del laringoscopio a LED
Valvola espiratoria Dräger monouso per Evita 2, dura, 4 edizioni, XL
Heine XP Manico monouso per laringoscopio compatibile con Heine F.O. Manici ISO 7376
DAR Tubo di Guedel orofaringeo sterile senza lattice, codice colore, misure per bambini-adulti
Heine Standard F.O. Inserto per laringoscopio Illuminazione 2,5 V XHL
Heine Standard F.O. Inserto per laringoscopio 3,5 V Li-ion LED
Heine XP Spatola monouso Macintosh, compatibile con ISO 7376
Heine Standard F.O. Inserto per laringoscopio 3,5 V NiMH LED
Heine S2Z 4 NT unità di ricarica 2,5 V Li-Ion per manico di laringoscopio F.O. 4 SHORT LED NT
Heine Classic+ F.O. Spatola pediatrica, fibra ottica, ISO 7376
Copertura protettiva riutilizzabile Weinmann per i circuiti respiratori MEDUMAT Transport e Standard².
Heine Small F.O. Manico per laringoscopio a LED per inserti a LED senza unità di base
Contenitore di aspirazione monouso Dräger 40 ml con supporto per Resuscitaire Neonatal
Heine F.O.4 Slim LED NT manico per laringoscopio con batteria di ricarica integrata
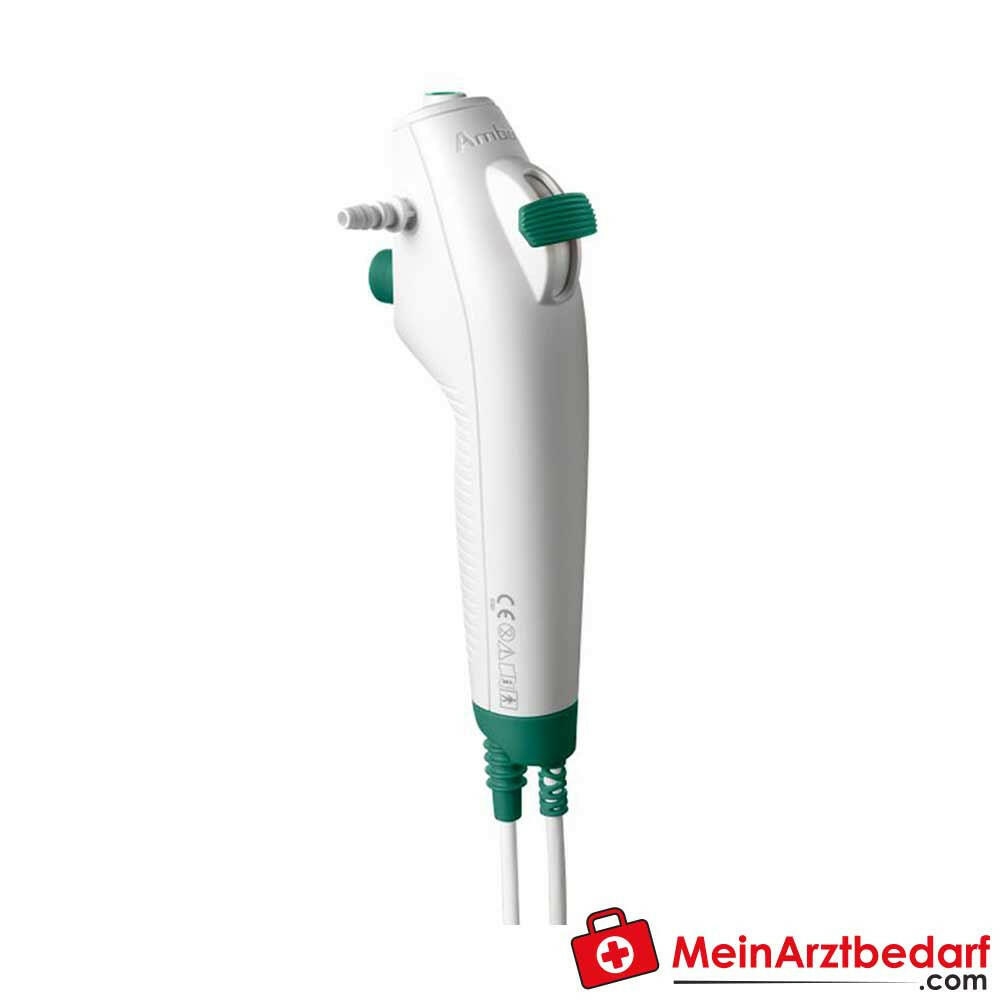
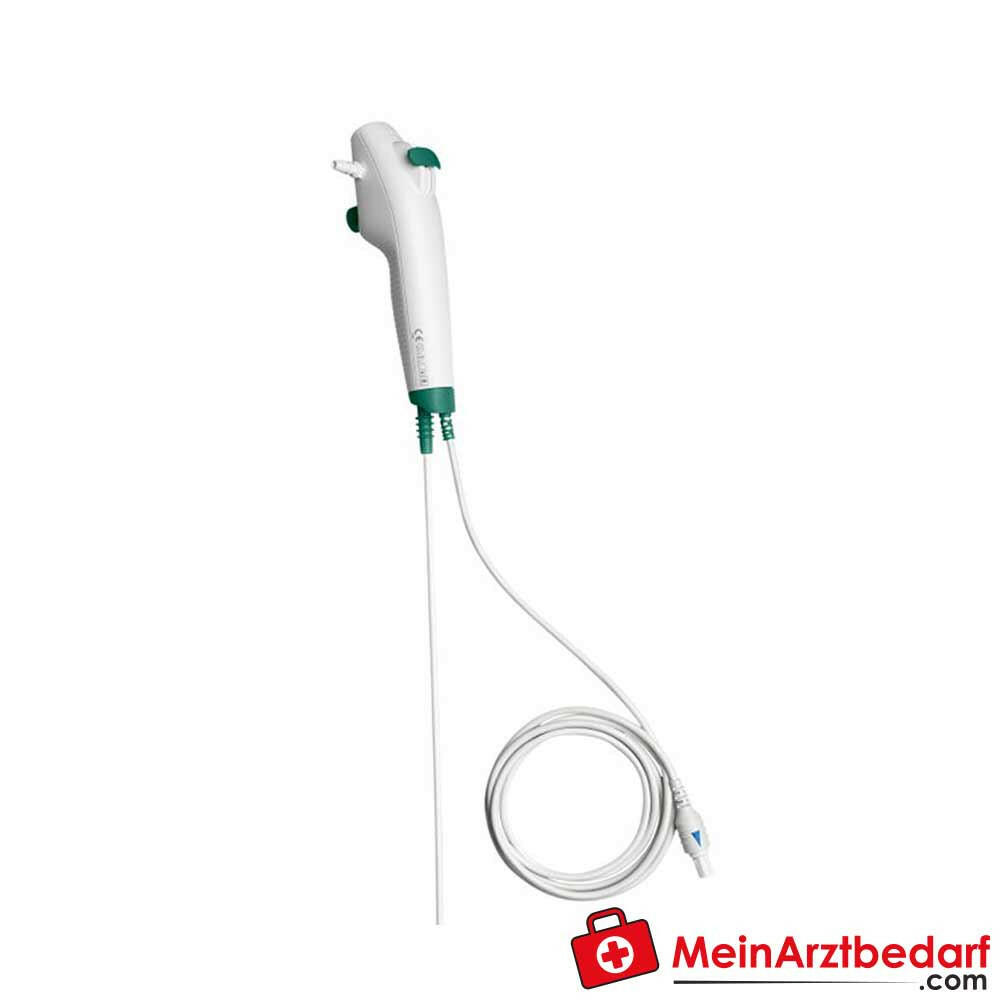
Ambu aScope 4 RhinoLaryngo Intervention Video Endoscopio monouso 5.0/2.2 5 pezzi
Heine FlexTip FO Set di laringoscopi Mac 3 (115 mm) e Mac 4 (137 mm) con caricatore da tavolo NT 4
Pompa di aspirazione a pedale VacUp medical, indipendente dall'energia (piede/mano), autoclavabile, -82 kPa, 72 l/min
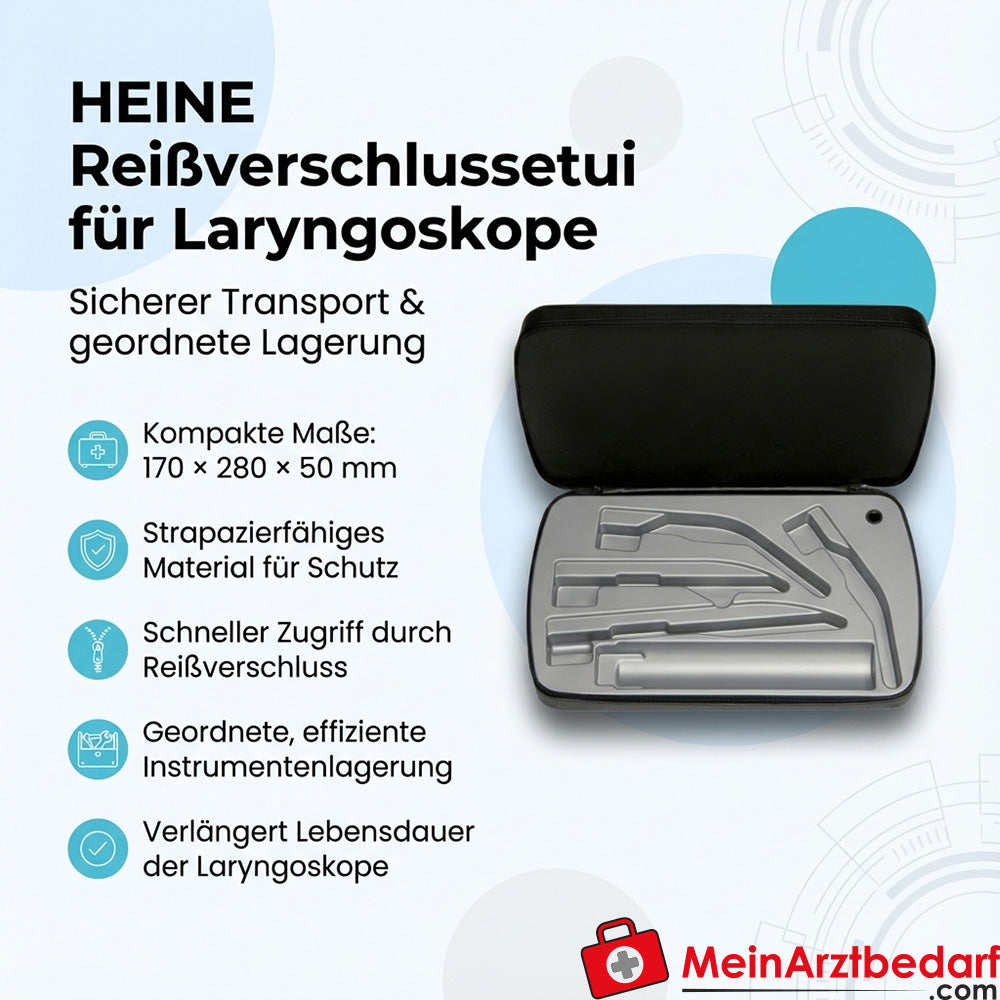
Valigetta con cerniera Heine per laringoscopi 170 x 280 x 50 mm
Heine F.O. Laringoscopio a LED sottile con impugnatura a batteria da pavimento
Valvola PEEP Dräger per Oxylog 1000 regolabile 0-10 o 5-20 mbar
Heine Standard F.O. Inserto per laringoscopio 3,5 V Li-ion con illuminazione XHL
Ventilation e intubazione
Panoramica del prodotto
La categoria Ventilation e intubazione comprende una vasta gamma di prodotti per la gestione delle vie aeree e Ventilation. Articoli tipici sono tubi endotracheali (tubi per intubazione), maschere laringee, rianimatori (Ambusacche), tubi respiratori monouso e riutilizzabili, filtri HME, polsini e supporti per tubi, nonché ausili per l'intubazione come laringoscopi, fili guida e Magill e cateteri di aspirazione. Sono inoltre disponibili accessori come fascette per tubi, sistemi di fissaggio e adattatori per ventilatori.
Aree di applicazione e applicazione
Prodotti della zona Ventilation e l'intubazione vengono utilizzati in situazioni in cui è supportata la gestione sicura delle vie aeree Ventilation oppure è necessaria un'aspirazione a breve termine. I componenti vengono utilizzati sia per l'assistenza preclinica che clinica durante le misure curative, le cure d'emergenza, l'anestesia o le fasi di trasporto. Filtri e moduli HME supportano processi di lavoro igienici e riducono la contaminazione del sistema di ventilazione.
Proprietà di qualità, sicurezza e utilizzo
Le caratteristiche principali si concentrano su sistemi di polsini stretti, materiali biocompatibili, facilità di manipolazione e compatibilità con connessioni standard. I prodotti monouso riducono la contaminazione incrociata mentre gli strumenti riutilizzabili consentono processi di pulizia e sterilizzazione facili. Contrassegni chiari, marcature delle dimensioni Rohrer e adattatori con codice colore facilitano le situazioni decisionali rapide e sicure.
Marche e disponibilità
La scelta e la portata della fornitura spaziano dagli articoli standard alle soluzioni specializzate per intubazione di produttori come Ambu, VBM e Teleflex. Questi marchi rappresentano prodotti affermati nella zona Ventilation & Intubazione e offrono soluzioni monouso e riutilizzabili.
Tipologie di prodotti tipici
- Tubi endotracheali (varie dimensioni e materiali)
- Maschere laringee e dispositivi sovraglottici per le vie aeree
- Palloni rianimatori (ventilazione manuale), filtri e moduli HME
- Laringoscopi, fili guida, forze di Magill e cateteri di aspirazione
- Portatubi, polsini, adattatori e tubi di collegamento