0 von 21 Produkten
FilterKeine Produkte gefunden
Verwenden Sie weniger Filter oder löschen Sie alle
Krótki przegląd cukrzycy
Cukrzyca jest przewlekłą chorobą metaboliczną charakteryzującą się zwiększonym poziomem cukru we krwi. Istnieją dwa główne typy cukrzycy: typ 1 i typ 2. Typ 1 występuje, gdy ciało nie wytwarza insuliny, podczas gdy typ 2 występuje, jeśli ciało nie używa skutecznie insuliny. Cukrzyca może prowadzić do poważnych powikłań, takich jak choroby serca, udar, choroba nerek, ślepota i amputacje.
W tym krótkim przeglądzie omówiono przyczyny, objawy, diagnozę i leczenie cukrzycy. Ważne jest, aby zrozumieć przyczyny cukrzycy, ponieważ genetyczne predyspozycje, otyłość, niezdrowe odżywianie i brak ćwiczeń należą do czynników ryzyka. Objawy obejmują nadmierne pragnienie, częste oddawanie moczu, utratę masy ciała i zmęczenie. Diagnoza cukrzycy przeprowadza się w badaniach krwi, które mierzą poziom cukru we krwi. Leczenie obejmuje monitorowanie poziomu cukru we krwi, przyjmowanie leków, takich jak insulina i metformina, zdrowe odżywianie i regularna aktywność fizyczna.
Ważne jest, aby osoby z cukrzycą regularnie monitorują poziom cukru we krwi i uważnie monitorować swoje zdrowie, aby zminimalizować ryzyko powikłań.
Znaczenie leczenia lekami w leczeniu cukrzycy
Leczenie lecznicze odgrywa kluczową rolę w leczeniu cukrzycy, szczególnie w cukrzycy typu 2. Leki te wpływają na poziom cukru we krwi na różne sposoby, na przykład zwiększenie produkcji insuliny, poprawa wrażliwości na insulinę lub spowolnienie produkcji glukozy w wątrobie. Pomagają pacjentowi utrzymać poziom cukru we krwi na optymalnym poziomie, a tym samym zmniejszyć ryzyko powikłań cukrzycy.
Aby zapobiec powikłaniom cukrzycy, stosuje się również leki, które zmniejszają ryzyko chorób sercowo -naczyniowych, uszkodzenia nerek, uszkodzenia nerwów i innych problemów w związku z cukrzycą. Obejmuje to leki w celu zmniejszenia ciśnienia krwi, zmniejszenia poziomu cholesterolu i ochrony funkcji nerek. Leki te pomagają zmniejszyć ryzyko powikłań cukrzycy i poprawić jakość życia pacjentów.
Ogólnie rzecz biorąc, leki są integralną częścią leczenia cukrzycy, zarówno w celu kontrolowania poziomu cukru we krwi, jak i zapobiegania powikłaniom. Wybór właściwego leku i regularne spożycie zgodnie z instrukcjami lekarza są kluczowe dla powodzenia leczenia.
Rodzaje doustnych przeciwcukrzyczki
Wstęp:
Doustne leki przeciwdziałowe są kluczową częścią zarządzania cukrzycą dla wielu osób. Dostępnych jest wiele doustnych leków przeciwdziałowych, każdy z unikalnymi mechanizmami działania i rozważań do użytku. Importowanie osób z cukrzycą i pracownikami służby zdrowia dobrze rozumieją różne rodzaje doustnych leków przeciwcukrzycowych w celu ustalenia najbardziej odpowiedniego planu leczenia.
Rodzaje doustnych przeciwcukrzyca:
1. Sulfonylourourie: Te leki działają poprzez stymulowanie trzustki w celu wytworzenia większej ilości insuliny. Zmniejsza to poziom cukru we krwi.
2. Biguanid: metformina jest najczęściej przepisywanym lekiem w tej grupie. Zmniejsza ilość glukozy wytwarzanej przez wątrobę i zwiększa wrażliwość komórek ciała w porównaniu z insuliną.
3. Inhibitory DPP-4: Te leki pracują poprzez hamowanie enzymu dipeptydylopeptydazy-4, co oznacza, że poziom cukru we krwi pozostaje niższy po posiłku.
4. Inhibitory SGLT-2: Te leki zmniejszają ponowne respondowanie glukozy w nerkach i promują ich wydalanie za pośrednictwem moczu.
Ważne jest, aby wybór doustnego przeciwcukrzyca opierał się na indywidualnych potrzebach i zdrowia pacjenta.
Sulfonyl w tkaninach
Sulfonylouries to grupa leków stosowanych w leczeniu cukrzycy typu 2. Pracują, zwiększając produkcję insuliny w trzustce i poprawiając wrażliwość ciała na insulinę. Zmniejsza to poziom cukru we krwi.
Obszary zastosowania sulfonyliew obejmują leczenie cukrzycy typu 2, szczególnie u pacjentów, u których sama dieta i ruch nie są wystarczające do kontrolowania poziomu cukru we krwi.
Skutki uboczne sulfonylouracji mogą obejmować hipoglikemię (niski poziom cukru we krwi), przyrost masy ciała, dolegliwości żołądkowo -jelitowe i reakcje skóry. Leki te nie są odpowiednie dla pacjentów z cukrzycą typu 1 lub cukrzycową kwasicą. Należy ich również unikać podczas ciąży i laktacji.
Interakcje mogą wystąpić, jeśli mocz sulfonylu jest przyjmowany w tym samym czasie, co inne leki, zwłaszcza z lekami na poziomie cukru we krwi, alkoholu, a także niektórymi antybiotykami i lekami przeciwdepresyjnymi.
Ogólnie rzecz biorąc, sulfonylies są skutecznym lekiem w leczeniu cukrzycy typu 2, ale ważne jest, aby wziąć pod uwagę możliwe skutki uboczne i interakcje oraz przedyskutować z lekarzem.
Biguanid
Biguanides, takie jak metformina, działają poprzez zmniejszenie produkcji glukozy w wątrobie i zwiększenie wrażliwości komórek mięśniowych w porównaniu z insuliną. Prowadzi to do zmniejszenia poziomu cukru we krwi i niższego wchłaniania glukozy w jelicie.
Metformina może powodować działania niepożądane przewodu pokarmowego, takie jak biegunka, wzdęcia i zaburzenia trawienne, a w rzadkich przypadkach kwasica mleczanu. Nie jest to zalecane dla osób z niewydolnością nerek, wątroby lub serca, historii kwasicy mleczan lub nadużywania alkoholu.
Biguanides są często przepisywane jako początkowe leczenie cukrzycy typu 2, ponieważ skutecznie obniżają poziom cukru we krwi, minimalizują ryzyko hipoglikemii i mają inne pozytywne skutki, takie jak utrata masy ciała i ulepszone profile lipidów.
Biguanides działają jak metformina poprzez zmniejszenie produkcji glukozy i zwiększenie wrażliwości na insulinę. Chociaż są one ogólnie dobrze tolerowane, mają możliwe skutki uboczne i należy ich unikać w niektórych schorzeniach. Często są one zalecane jako początkowe leczenie cukrzycy typu 2.
Inhibitor alfa-glukozydazy
Inhibitory alfa-glukozydazy to leki stosowane do terapii cukrzycy w celu spowolnienia wzrostu cukru we krwi po posiłku. Leki te blokują enzym alfa-glukozydazę w jelicie, która zwykle przekształca złożone węglowodany w prostszy cukier, który może być wchłonięty przez organizm. Dzięki hamowaniu tego enzymu wchłanianie glukozy jest opóźnione, a poziom cukru we krwi stabilizuje się po jedzeniu. Inhibitory alfa-glukozydazy są zwykle stosowane w połączeniu z innymi przeciwcukołami.
Możliwe skutki uboczne inhibitorów alfa-glukozydazy obejmują wzdęcia, biegunkę i ból brzucha z powodu spowolnionego spożycia węglowodanów w jelicie. Przeciwwskazania do stosowania tych leków obejmują niedrożność jelit, zespoły złego wchłaniania i choroby wątroby.
Najważniejszymi aktywnymi składnikami inhibitorów alfa-glukozydazy są akarboza i miglitool. Te aktywne składniki hamują enzym alfa-glukozydazę w jelicie, a tym samym zapobiegają szybkim wchłanianiu glukozy do krwioobiegu. Dzięki temu trybowi działania przyczyniasz się do lepszego dostosowania poziomu cukru we krwi u pacjentów z cukrzycą.
Ogólnie rzecz biorąc, inhibitory alfa-glukozydazy są ważną opcją w terapii cukrzycy, ale ich zastosowanie należy wziąć pod uwagę, biorąc pod uwagę możliwe skutki uboczne i przeciwwskazania.
Glinide
Glinides, takie jak repaglinid i nateglinid, stymulują uwalnianie insuliny z trzustki, działając na zależne od ATP kanałów potasowych komórek beta. Mechanizm ten jest skuteczny w kontroli hiperglikemii poposiłkowej.
Jeśli chodzi o hipoglikemię, glinidy mają niższe ryzyko w porównaniu z sulfonylourourami, ponieważ mają krótszy czas działania i są podejmowane przed posiłkami, co oznacza, że uwalnianie insuliny można kontrolować w zależności od przyjmowania pokarmu.
Przeciwwskazania do stosowania glinidów obejmują ciężką wystarczającą ilość nerki i wątroby, choroby choroby sercowo -naczyniowe i otyłość, które mogą być wyższym ryzykiem niepożądanego działania leczenia glinide u pacjentów.
W przypadku porównania kosztów glinidy są zwykle droższe niż substancje sulfonylowe, które mogą wpływać na dostępność niektórych pacjentów.
Ogólnie rzecz biorąc, glinide pracuje poprzez stymulowanie trzustki do uwalniania insuliny, co zmniejsza prawdopodobieństwo hipoglikemii w porównaniu z sulfonylourorem. Jednak mają do nich zastosowanie pewne wyświetlanie kontrataków i są droższe.
Indions tiazolid
Tiazolidindion (TZD) to leki przepisywane w cukrzycy typu 2 w celu poprawy wrażliwości na insulinę. Aktywują receptory aktywowane przez proliferatora peroksysoma (PPR) w komórkach, a tym samym regulują geny związane z metabolizmem glukozy i tłuszczu. Prowadzi to do zwiększonej absorpcji glukozy z powodu mięśni i tłuszczów, a także zmniejszenia produkcji glukozy w wątrobie.
Stwierdzono, że TZD mają różne skutki uboczne, takie jak: B. Przyrost masy ciała, obrzęk, zwiększone ryzyko złamanych kości (szczególnie u kobiet), możliwą tleśność wątroby i zwiększone ryzyko niewydolności serca u pacjentów z wcześniej istniejącą chorobą serca. Ponadto może istnieć związek między TZD i zwiększonym ryzykiem raka pęcherzacza, co spowodowało usunięcie niektórych leków z rynku. Czynniki te sugerują, że wymagana jest ostrożność przy przepisywaniu TZDS.
Chociaż ryzyko TZD montują, można je stosować, jeśli inne leki cukrzycy nie sprawdzą z powodzeniem poziomu cukru we krwi. Zazwyczaj są one przepisywane wraz z innymi przeciwcukrzyczkami w celu osiągnięcia optymalnego poziomu cukru we krwi u osób z cukrzycą typu 2. Jednak ważne jest, aby zwrócić szczególną uwagę na możliwe skutki uboczne przy stosowaniu TZDS do leczenia cukrzycy.
Inhibitor DPP-4
Inhibitory DPP-4 są grupą doustnych przeciwcukrzycowych w celu poprawy kontroli cukru we krwi u pacjentów z cukrzycą typu 2. Pracują, hamując enzym dipeptydylopeptydazę-4, która spowalnia demontaż hormonów inkretyny, a tym samym zwiększa wytwarzanie insuliny i zmniejsza uwalnianie glukagonu.
Tolerancja inhibitorów DPP-4 jest ogólnie dobra, z niewielkimi skutkami ubocznymi, takimi jak nudności i ból głowy. Z reguły aplikacja odbywa się raz dziennie, niezależnie od posiłków.
W przypadku złej nerki dawka inhibitorów DPP-4 należy dostosować, ponieważ są one głównie wydalane przez nerki. U pacjentów z ograniczoną czynnością nerek dostosowanie dawki jest zatem zwykle wymagane w celu zmniejszenia ryzyka skutków ubocznych.
Istnieją przeciwwskazania do stosowania inhibitorów DPP-4 w uszkodzeniu wątroby i zwiększone ryzyko zapalenia trzustki. W takich przypadkach należy unikać wniosku, ponieważ mogą zwiększyć ryzyko powikłań.
Ogólnie rzecz biorąc, inhibitory DPP-4 są dobrze tolerowane i skuteczne antybuketyczne, które można zastosować u pacjentów z cukrzycą typu 2, ale należy wziąć pod uwagę poszczególne czynniki, takie jak funkcja nerek i możliwe przeciwwskazania.
Inhibitor SGLT-2
Inhibitory SGLT-2 to leki hamujące transporter glukozy sodu, który prowadzi do zwiększonego wydalania glukozy na moczu. Proces ten obniża poziom cukru we krwi i może zmniejszyć ryzyko chorób sercowo -naczyniowych. Możliwe skutki uboczne inhibitorów SGLT-2 to infekcje dróg moczowych, zwiększone pragnienie i niskie ciśnienie krwi.
Różne składniki aktywne, takie jak empagliflozyna, kanagliflozyna i dapagliflozyna, są dostępne w Niemczech. Leki te mają pozytywny wpływ na choroby nerek, ponieważ zmniejszają transport cukru we krwi nerki, a tym samym łagodzą nerki. Ponadto inhibitory SGLT-2 są stosowane u pacjentów z niewydolnością serca, ponieważ mogą zmniejszyć ryzyko niewydolności serca.
Zastosowanie inhibitorów SGLT-2 jest ograniczone u pacjentów z ograniczoną czynnością nerek, ciężką chorobą wątroby i cukrzycą typu 1. Możliwymi skutkami ubocznymi mogą być również ketoacidoza, infekcje narządów płciowych i złamane kości.
Ogólnie rzecz biorąc, inhibitory SGLT-2 oferują obiecującą opcję terapii u pacjentów z cukrzycą i chorobami sercowo-naczyniowymi, ale zastosowanie należy dokładnie zważyć.
Mechanizm efektu
Mechanizmy działania substancji i technologii mają kluczowe znaczenie dla ich zastosowania i skuteczności. Głębokie zrozumienie mechanizmów, za pomocą których coś działa, jest niezbędne, aby zapewnić to pożądany wynik. Niezależnie od tego, czy jest to leki, chemikalia, maszyny lub strategie, mechanizm efektu odgrywa kluczową rolę w rozwoju, zastosowaniu i optymalizacji różnych rzeczy. W tym artykule zajmiemy się różnymi obszarami i przyjrzymy się bliżej mechanizmom efektu. Omówimy, w jaki sposób te mechanizmy zostaną odkryte i badane, w jaki sposób mogą wpływać na funkcjonalność różnych substancji i technologii oraz jak można je wykorzystać do osiągnięcia lepszych wyników. Zbadamy również znaczenie ciągłej adaptacji i dalszego rozwoju mechanizmów efektu, aby upewnić się, że możesz nadążyć za zmieniającymi się wymaganiami i wyzwaniami w różnych obszarach.
Jak poszczególne typy doustnych przeciwcukrzycowych obniżają poziom cukru we krwi
Doustne przeciwcukrzyca działają na różne sposoby w celu zmniejszenia poziomu cukru we krwi. Sulfonylie, takie jak glimepiryd i glibe clamid, stymulują uwalnianie insuliny przez komórki beta trzustki, co prowadzi do zwiększonego efektu insuliny i zwiększonej absorpcji glukozy w komórkach. Bituanidy, takie jak metformina, zmniejszają produkcję glukozy wątroby i zwiększają wrażliwość na insulinę w wątrobie i mięśniach. Prowadzi to do zmniejszonego tarcia glukozy i lepszego stosowania glukozy przez komórki. Inhibitory DPP-4, takie jak sitagliptyna, blokują enzym dipeptydylopeptydazę-4, co zapobiega rozkładowi hormonów inkrestinowych, co prowadzi do zwiększonego uwalniania insuliny i zmniejszonego uwalniania glukagonu. Inhibitory SGLT-2, takie jak empagliflozyna, blokują anulowanie glukozy nerek, co prowadzi do zwiększonego wydalania glukozy na moczu. Te różne mechanizmy działania doustnych anty -diabetyków wpływają na uwalnianie insuliny, działanie insuliny, absorpcję glukozy i inne procesy w organizmie w celu obniżenia poziomu cukru we krwi.
Wskazania do zastosowania
Z antybiotyków:
Zastosowanie antybiotyków jest sprawdzonym sposobem leczenia infekcji bakteryjnych. Są niezbędne w praktyce medycznej w celu zwalczania poważnych chorób spowodowanych przez bakterie. Istnieją różne oznaki, które mówią o stosowaniu antybiotyków i w których są one naprawdę konieczne. Obejmują one na przykład bakteryjne zapalenie płuc, infekcje dróg moczowych, niektóre rodzaje infekcji skóry lub posocznica. W takich przypadkach antybiotyki są często jedyną skuteczną metodą leczenia, aby zatrzymać rozprzestrzenianie się zakażenia i wyleczyć pacjenta. Należy zauważyć, że antybiotyki nie są skuteczne w infekcjach wirusowych, takich jak grypa lub przeziębienia, a zatem nie powinny być przepisywane w takich przypadkach. Właściwa recepta i zastosowanie antybiotyków ma kluczowe znaczenie dla zapobiegania oporności na bakterie i utrzymania jej skuteczności.
Kiedy doustne przeciwcukrzyce są przepisywane przez lekarza lekarza?
Doustna antybetyka jest przepisywana przez lekarza lekarza, jeżeli zdiagnozowano chorobę cukrzycy i wymagana jest terapia lekarska do regulacji poziomu cukru we krwi. Różne czynniki odgrywają tutaj rolę, takie jak nasilenie choroby, indywidualne zdrowie pacjenta, możliwe choroby współistniejące, a także osobiste preferencje i warunki życia.
Istnieją różne aktywne składniki antydiabetyki, które są przepisywane w zależności od sytuacji. Obejmuje to na przykład sulfonylie, biuanidy, inhibitory DPP-4, inhibitory SGLT-2 i agonistów receptora GLP-1. Są one wybierane na podstawie różnych czynników, takich jak indywidualny przebieg choroby, odkrycie laboratoryjne i towarzysz pacjenta.
Przy wyborze odpowiedniego leku należy wziąć pod uwagę określone warunki, objawy lub nietolerancje. Obejmują one na przykład funkcję nerek, funkcję wątroby, choroby sercowo -naczyniowe, ryzyko hipoglikemii, zarządzanie wagą i istniejące nietolerancje leków. Indywidualne dostosowanie terapii ma zatem kluczowe znaczenie dla osiągnięcia najlepszego możliwego efektu i tolerancji.
Kryteria wyboru odpowiedniego leku
Wybierając odpowiedni lek, indywidualne czynniki, takie jak wiek, przed- i współistniejące, a także cele terapeutyczne odgrywają kluczową rolę. Na przykład wiek pacjenta może wpływać na zgodność i dawkę leku. Należy również wziąć pod uwagę dowody i choroby współistniejące, ponieważ niektóre leki mogą nie być kompatybilne z innymi lekami lub istniejącymi problemami zdrowotnymi pacjenta. Cele terapii pacjenta, takie jak kontrola poziomu cukru we krwi cukrzycy lub zmniejszenie ciśnienia krwi w przypadku wysokiego ciśnienia krwi, są również ważnymi kryteriami wyboru leków.
Kryteria te wpływają na decyzję o lekach, ponieważ zapewniają one, że wybrany lek odpowiada indywidualnym potrzebom i celom zdrowotnym pacjenta. Wybierając terapię, kryteria te odgrywają kluczową rolę w zapewnieniu najlepszego możliwego leczenia pacjenta.
Biorąc pod uwagę te indywidualne czynniki, można rozważyć agoniści receptora GLP1/GIP, szczególnie w cukrzycy typu 2, w celu regulacji poziomu cukru we krwi i zmniejszenia ryzyka chorób sercowo -naczyniowych. Leki te mogą być stosowane w różnych okolicznościach, w zależności od indywidualnych potrzeb i zdrowia pacjenta.
możliwe efekty uboczne
Możliwe skutki uboczne inhibitorów α-glukozydazy są przede wszystkim dolegliwościami żołądkowo-jelitowymi, takimi jak wzdęcia, ból brzucha, biegunka i nudności. Mogą one wystąpić na początku leczenia, ale zwykle ustępują, jeśli ciało przyzwyczai się do leku. Ponadto mogą wystąpić interakcje z innymi lekami, szczególnie w przypadku leków wpływających na enzymy trawienne.
Wpływ inhibitorów α-glukozydazy można szybko zobaczyć po ich przyjęciu, ponieważ opóźniają wchłanianie węglowodanów z żywności. Lekarz leczenia powinien poinformować pacjentów o możliwości dolegliwości żołądkowo -jelitowych i zwrócić uwagę, że jest to zwykle tymczasowe. Pacjentów należy również poinformować, że lek należy przyjmować w połączeniu z mączką z węglowodanem, aby zoptymalizować efekt.
Ważne środki pomyślnej terapii cukrzycy obejmują zdrową dietę, utratę masy ciała i regularne ćwiczenia. Zrównoważona dieta z niskim wskaźnikiem glikemicznym i regularną aktywnością fizyczną może pomóc kontrolować poziom cukru we krwi i wspierać efekt leku.
Cukrzyca typu 2: leki
Dostępne są różne leki do leczenia cukrzycy typu 2, które są wybierane w zależności od indywidualnych potrzeb pacjenta. Obejmuje to metforminę, sulfonylie, inhibitory DPP-4, agonistów receptora GLP-1, inhibitory SGLT2 i insulinę. Lekarz wybiera odpowiedni lek na podstawie stanu zdrowia pacjenta, funkcji nerek, wagi i innych indywidualnych czynników. Dawkowanie leku jest określane zgodnie z poziomem cukru we krwi i innymi parametrami medycznymi.
Wybierając lek, lekarz bierze również pod uwagę możliwe skutki uboczne w celu zminimalizowania niechcianych reakcji. Obejmuje to hipoglikemię, dolegliwości żołądkowo -jelitowe, przyrost masy ciała i ryzyko infekcji.
Oprócz leczenia narkotyków odżywianie odgrywa ważną rolę w kontroli cukrzycy typu 2. Lekarz dostosowuje zalecenia żywieniowe do wybranego leku i doradza pacjentowi o właściwym odżywianiu w celu osiągnięcia stabilnej kontroli cukru we krwi.
Ważne jest, aby pacjenci z cukrzycą typu 2 postrzegali regularne badania lekarskie, aby monitorować skuteczność leczenia i umożliwić korektę.
Ustanowić indywidualne cele terapii
Definicja indywidualnych celów terapii dla osób z cukrzycą jest ważną podstawą do pomyślnego leczenia. W ścisłej współpracy z lekarzem lekarzem cele te można określić na podstawie różnych kryteriów. Uwzględniono sytuację życiową, styl życia, wiek, upośledzenie fizyczne lub psychiczne, stan zdrowia, wartości, wcześniejsze doświadczenia i możliwy wpływ miar terapii na jakość życia.
Ważne jest, aby zrozumieć i wziąć pod uwagę indywidualne potrzeby i ograniczenia pacjenta. Może to oznaczać na przykład, że cele terapeutyczne są dostosowywane do określonych codziennych wymagań, aby zapewnić najlepszą możliwą integrację z życiem codziennym. Ponadto cele powinny być realistyczne i dostępne w celu motywowania pacjenta i możliwości skutecznego wdrożenia miar terapii w perspektywie długoterminowej.
Otwarta komunikacja i zaufana współpraca między lekarzem a pacjentem ma ogromne znaczenie. To podejście partycypacyjne można zdefiniować razem, aby osiągnąć najlepszą możliwą opiekę i wzrost jakości życia osób z cukrzycą.
Jak działają różne przeciwcukrzyce?
Antiabetyki działają na różne sposoby regulacji poziomu cukru we krwi. Składniki aktywne mogą wpływać na poziom insuliny, zwiększać wrażliwość na insulinę, hamować wytwarzanie glukozy w wątrobie lub wpływać na glukozę w organizmie. Niektóre przeciwcukrzyce promują również uwalnianie insuliny z trzustki.
Przykładami aktywnych klas składników są sulfonyl w tkaninach, biuanidy, gli-flozyna, inhibitory alfa-glukozydazy i inhibitory DPP-4. Sulfonylies stymulują uwalnianie insuliny z trzustki, podczas gdy biuanid hamuje wytwarzanie glukozy w wątrobie i poprawia wrażliwość na insulinę. Gliflozyna zwiększa wydalanie glukozy przez nerki, podczas gdy inhibitory alfa-glukozydazy opóźniają wchłanianie glukozy w jelicie.
Ogólnie rzecz biorąc, te mechanizmy działania oznaczają, że poziom cukru we krwi jest obniżony, a procesy metaboliczne w organizmie są regulowane.
W jaki sposób leczenie lekami cukrzycy typu 2?
Leczenie lekami cukrzycy typu 2 zależy od poszczególnych czynników ryzyka i chorób współistniejących. Opcje terapii obejmują doustne przeciwbuketyczne, zastrzyki insuliny i inne leki do wstrzykiwań, takie jak agoniści receptora GLP-1. W przypadku udowodnionych chorób sercowo -naczyniowych leki w leczeniu można również zmniejszyć ryzyko chorób sercowo -naczyniowych, takich jak statyny i inhibitory ACE.
Zalecany lek obejmuje metforminę, sulfonylie, inhibitory DPP-4, inhibitory SGLT-2 i agonistów receptora GLP-1. Leki te działają albo poprzez obniżenie poziomu cukru we krwi, promując wydalanie glukozy przez mocz lub zwiększenie produkcji insuliny.
Możliwe działania niepożądane różnią się w zależności od leku, ale mogą obejmować nudności, biegunkę, hipoglikemię, przyrost masy ciała lub infekcje dróg moczowych. Ważne jest, aby pacjenci omawiali leczenie z lekarzem, aby znaleźć najbardziej odpowiednie leki na ich indywidualne potrzeby. Zaawansowane leki mogą być również wymagane do towarzyszących chorób, takich jak choroby nerek lub sercowo -naczyniowe.
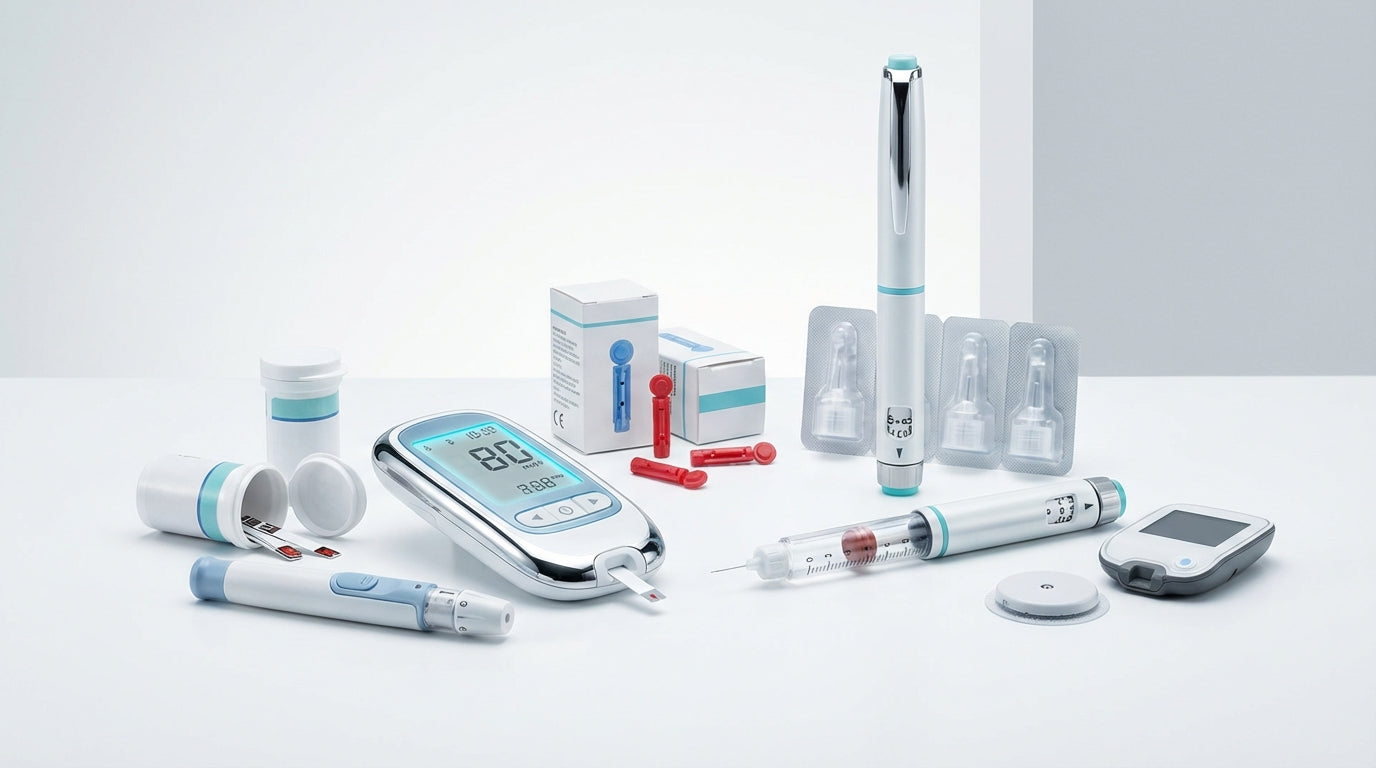
Terapia insulinowa
Terapia insulinowa jest ważną metodą leczenia osób z cukrzycą, w której insulina jest wstawiana do organizmu w celu regulacji poziomu cukru we krwi. Insulina jest ważnym hormonem wytwarzanym przez organizm do transportu glukozy z żywności do komórek i wykorzystywania jej jako źródła energii. Jednak proces ten nie działa poprawnie u osób z cukrzycą, co zwiększa zbyt wysoki poziom cukru we krwi. W takich przypadkach terapia insulinowa jest niezbędna do poprawy spożycia glukozy i zapobiegania powikłaniom.
Terapia insulinowa obejmuje różne metody, w tym wstrzyknięcie insuliny strzykawkami lub długopisami insuliny, a także stosowanie pomp insulinowych. Dawkowanie i czas transferu insuliny są indywidualnie dostosowywane do pacjenta, w oparciu o poziom cukru we krwi, dietę, poziom aktywności i inne czynniki. Terapia insulinowa wymaga starannego monitorowania i zarządzania, aby zapewnić skuteczną kontrolę poziomu cukru we krwi. Ważne jest, aby pacjenci i ich przełożeni byli dobrze poinformowani o tym, w jaki sposób mogą prawidłowo wykorzystywać insulinę i zwracać uwagę na sygnały z hipo lub epizodów hiperglikemicznych.
Formy insuliny
Różne formy insuliny obejmują krótkoterminową insulinę, średnią insulinę i długoterminową insulinę. Krótkoterminowa insulina, znana również jako szybko działająca insulina, zwykle zaczyna działać w ciągu 15 minut po wstrzyknięciu i trwa około 3-4 godzin. Jest używany przed posiłkami do kontrolowania wzrostu poziomu cukru we krwi po jedzeniu. Przykładami szybkich insulin są szparówka insuliny, glulisina insuliny i insulina Lispro.
Średnia insulina lub powoli działająca insulina, zaczyna działać w ciągu 1-2 godzin po wstrzyknięciu i trwa około 12-24 godzin. Z reguły podaje się go raz dziennie, aby utrzymać stabilny poziom cukru we krwi przez dłuższy czas. Przykładami średniej -długiej insuliny są neutralne Hagedorn Protamine (NPH) i insulina insulina.
Długoterminowa insulina, znana również jako ultra długa insulina, zaczyna działać w ciągu 1-2 godzin po wstrzyknięciu i trwa ponad 24 godziny. Jest podawany raz dziennie i zapewnia, że zapotrzebowanie na insulinę jest równomiernie równomiernie przez cały dzień. Przykładami długich insulin jest insulina detemir i insulina degludec.
Insulina inhalacyjna składa się z insuliny, która jest dostępna w postaci proszku i jest wdychana specjalnym inhalatorem. Służy do leczenia cukrzycy i oferuje alternatywę dla wstrzyknięcia insuliny.
Wybór insuliny i adaptacja dawki insuliny są dokonywane na podstawie indywidualnych potrzeb pacjenta i celu ustawienia cukru we krwi. Podczas wybierania i dostosowania dawki insuliny uwzględniają takie czynniki, jak poziom cukru we krwi, aktywność fizyczna i możliwe skutki uboczne.
Wybór rodzaju i dawka insuliny
Wybierając typ insuliny i dawkę insuliny, lekarze muszą wziąć pod uwagę różne czynniki, w tym rodzaj cukrzycy (typ 1 lub typ 2), indywidualną reakcję pacjenta na insulinę, poziom aktywności pacjenta, nawyki żywieniowe i codzienne rutynę . Lekarze biorą również pod uwagę potrzeby insuliny pacjenta o różnych porach dnia i odpowiednio dostosowują dawkę insuliny.
Prawidłowa kombinacja insuliny i dawka określa się poprzez analizę potrzeb insuliny pacjenta przy użyciu pomiarów cukru we krwi i innych testów. W zależności od potrzeby można przepisać kombinację krótkiej i długo działającej insuliny lub mieszaniny różnych typów insuliny w celu regulacji poziomu cukru we krwi pacjenta.
W zależności od pory dnia, poziomu aktywności i nawyków żywieniowych pacjenta, zapotrzebowanie na insulinę może się znacznie zmienić. Na przykład zapotrzebowanie na insulinę można zwiększyć po posiłku, podczas gdy może on zmniejszyć się podczas snu lub aktywności fizycznej. Prawidłowa dawka insuliny i kombinacja są zatem indywidualnie przystosowane do potrzeb i stylu życia pacjenta.
Hipoglikemia (hipoglikemia)
Hipoglikemia występuje, gdy poziom cukru we krwi spada poniżej pewnej wartości, co może prowadzić do różnych objawów, w tym drżenie, pocenie się, zamieszanie, szybkie serce, zaburzenia wizualne, a w ciężkich przypadkach nawet nieświadomość. Przyczynami hipoglikemii mogą być zbyt dużo insuliny, zbyt małe spożycie pokarmu, nadmierna aktywność fizyczna lub spożywanie alkoholu. Opcje leczenia obejmują wchłanianie węglowodanów, takich jak tabletki glukozy lub napoje zawierające cukier, w celu zwiększenia poziomu cukru we krwi.
Ważne jest, aby członkowie gospodarstwa domowego i powiernicy mogli rozpoznać oznaki hipoglikemii, ponieważ osoby dotknięte mogą nie być w stanie podjąć środków w celu niezależnego wzięcia cukru we krwi. W ciężkich przypadkach hipoglikemia może prowadzić do napadów i nieświadomości, które mogą zagrażać życiu.
Zaburzenia postrzegania hipoglikemii mogą wystąpić, jeśli osoby z cukrzycą lub innymi zaburzeniami metabolicznymi nie mogą już odpowiednio dostrzegać oznak hipoglikemii, co może prowadzić do opóźnionej interwencji i pogorszenia stanu. Dlatego ważne jest, aby ci ludzie regularnie monitorowali poziom cukru we krwi i byli świadomi ryzyka.
Przeciwciała insuliny
Przeciwciała insuliny wpływają na działanie insuliny poprzez zneutralizowanie insuliny w przepływie krwi i zmniejszenie jej zdolności do obniżenia poziomu cukru we krwi. Może to prowadzić do nieodpowiedniej kontroli cukru we krwi i zwiększyć ryzyko powikłań cukrzycy typu 2.
Opcje terapii cukrzycy typu 2 obejmują różne formy terapii insuliny, takie jak stosowanie ludzkiej insuliny, szybkiej insuliny lub długo działającej insuliny, a także alternatywne terapie, takie jak doustne przeciwcukrzyca lub agoniści receptora GLP-1. W przypadku przeciwciał insulinowych może być konieczne dostosowanie insuliny terapii w celu poprawy działań insuliny.
Na wybór insuliny i dawki insuliny wpływają różne czynniki, w tym nasilenie cukrzycy, indywidualna wrażliwość na insulinę, plany posiłków pacjenta i styl życia pacjenta. Ważne jest, aby wziąć pod uwagę przeciwciała insuliny i odpowiednio dostosować terapię insulinową w celu zapewnienia skutecznej kontroli cukru we krwi.
Reakcje alergiczne na insulinę
Reakcje alergiczne na insulinę mogą powodować różne objawy, w tym wysypka, swędzenie, zaczerwienienie, obrzęk w miejscu wstrzyknięcia, a nawet wstrząs anafilaktyczny. Leczenie reakcji alergicznych na insulinę może obejmować podawanie leków przeciwhistaminowych, kortykosteroidów lub w ciężkich przypadkach adrenaliny. Aby zapobiec reakcjom skóry na insulinie, ważne jest, aby regularnie zmienić miejsce wtrysku i zwrócić uwagę na czyste techniki.
Dostępne są różne formy terapii dla osób z cukrzycą typu 2, w tym leki doustne, terapię insulinową i agoniści receptora GLP-1. Wybór terapii zależy od różnych czynników, takich jak nasilenie cukrzycy, indywidualne zdrowie i preferencje osobiste. Leki doustne należy rozważyć najpierw przed rozważeniem terapii insulinowej lub agonistami receptora GLP-1.
Różne terapie insulinowe obejmują podstawową insulinę, insulinę bolusa i mieszaną insulinę. Podstawową insulinę podaje się raz dziennie i zapewnia równomiernie poziom cukru we krwi, podczas gdy bolusinulina jest podawana przed posiłkami w celu pokrycia wzrostu poziomu cukru we krwi. Mieszana insulina łączy insulinę podstawową i bolusową w iniekcji.
Reakcje skóry na insulinie
Podawanie insuliny może prowadzić do różnych reakcji skóry, które obejmują zarówno reakcje lokalne, jak i alergiczne. Lokalne reakcje mogą zawierać kolekcje dokładności tłuszczu, tworzenie węzłów, niszczenie tłuszczu i wgniecenia wokół miejsca wstrzyknięcia. Mogą one wystąpić z powodu powtarzającego się tego samego miejsca nakłucia. Reakcje alergiczne mogą prowadzić do bólu, spalania, zaczerwienienia, swędzenia i obrzęku wokół miejsca wstrzyknięcia. Może to być spowodowane reakcją alergiczną na insulinę lub dodatki w roztworze insuliny.
Aby uniknąć tych problemów, ważne jest, aby regularnie zmieniać miejsca wstrzyknięcia. Regularny obrót miejsc wstrzyknięcia zmniejsza ryzyko podrażnienia skóry, gromadzenia się tłuszczu i zmian tkanek. Zmieniając miejsca wstrzyknięcia, zapewnia, że żaden obszar nie jest wzbudzony, a prawdopodobieństwo reakcji alergicznych jest zmniejszone. Ponadto ważne jest, aby zwrócić uwagę na możliwe oznaki reakcji skóry i w razie potrzeby przyjąć pomoc medyczną.
Podawane doustnie przeciwobetyczne
Podawane doustnie antybetyczne są leki stosowane w leczeniu cukrzycy typu 2. Istnieją różne rodzaje doustnych przeciwcukołówek, każdy z różnymi sposobami. Niektóre leki pomagają zwiększyć produkcję insuliny, podczas gdy inne poprawiają wrażliwość na insulinę komórek lub zmniejszają produkcję glukozy w wątrobie.
Leki te są zwykle przepisywane dla diabetyków typu 2, których poziom cukru we krwi nie może kontrolować przez samą dietę i ruch. Można je również łączyć z innymi metodami leczenia, takimi jak zastrzyki insuliny lub inne leki na poziomie cukru we krwi.
Różne aktywne składniki doustnych przeciwcukołówek obejmują sulfonylie, biuanidy, inhibitory DPP-4 i inhibitory SGLT-2. Każda grupa składników aktywnych ma własne obszary zastosowania i może być indywidualnie dostosowana do potrzeb pacjenta.
W przeciwieństwie do nieustannych przeciwcukrzyca, takie jak zastrzyki insuliny, doustne przeciwcukrzyce są podejmowane w postaci tabletek i mają różne mechanizmy działania.
Ogólnie rzecz biorąc, doustnie podawane antybetyki stanowią ważną opcję leczenia cukrzycy typu 2 i mogą być stosowane w zależności od indywidualnych potrzeb i okoliczności pacjenta.
Zazwyczajowe anty -diabetyczne
Uszkadzi się przeciwcukrzyca obejmują leki GLP-1 i leki podobne do amylinowej. Leki GLP-1, takie jak egzenatyd i liraglutyd, poprzez zwiększenie produkcji insuliny i zmniejszenie uwalniania glukagonu. Można je stosować w leczeniu cukrzycy typu 2. Potencjalne działania niepożądane obejmują nudności, wymioty i biegunkę. Leki podobne do amyliny, takie jak pramintide, są stosowane razem z insuliną do kontrolowania poziomu cukru we krwi dla cukrzycy typu 1 i typu 2. Skutki uboczne mogą obejmować nudności, hipoglikemię i ból brzucha.
Oprócz insuliny można również zastosować inne leki przeciwhyperglikemiczne do leczenia cukrzycy. Obejmuje to agonistów receptora GLP-1 i analogę amylinową. Leki te mogą pomóc obniżyć poziom cukru we krwi i zmniejszyć masę ciała. Możesz także zmniejszyć ryzyko zdarzeń sercowo -naczyniowych.
Ogólnie rzecz biorąc, anty -diabetyki do wstrzykiwań oferują różnorodne opcje leczenia dla osób z cukrzycą, przy czym każdy rodzaj leku ma inne skutki i potencjalne skutki uboczne.