144 Produkte
FilterJednorazowe rurki intubacyjne AEROtube® z mankietem, końcówką Magill i uszkiem Murphy'ego, 15 mm ISO, balon kontrolny, PVC, sterylne, 10 szt.
Jednorazowy pręt prowadzący AEROtube® do rurek dotchawiczych, sterylny, pakowany pojedynczo, 1 szt.
Dräger SafeStar Plus mechaniczny filtr HEPA 100 szt.
Dräger silikonowy wąż oddechowy dla dorosłych, ø22 mm
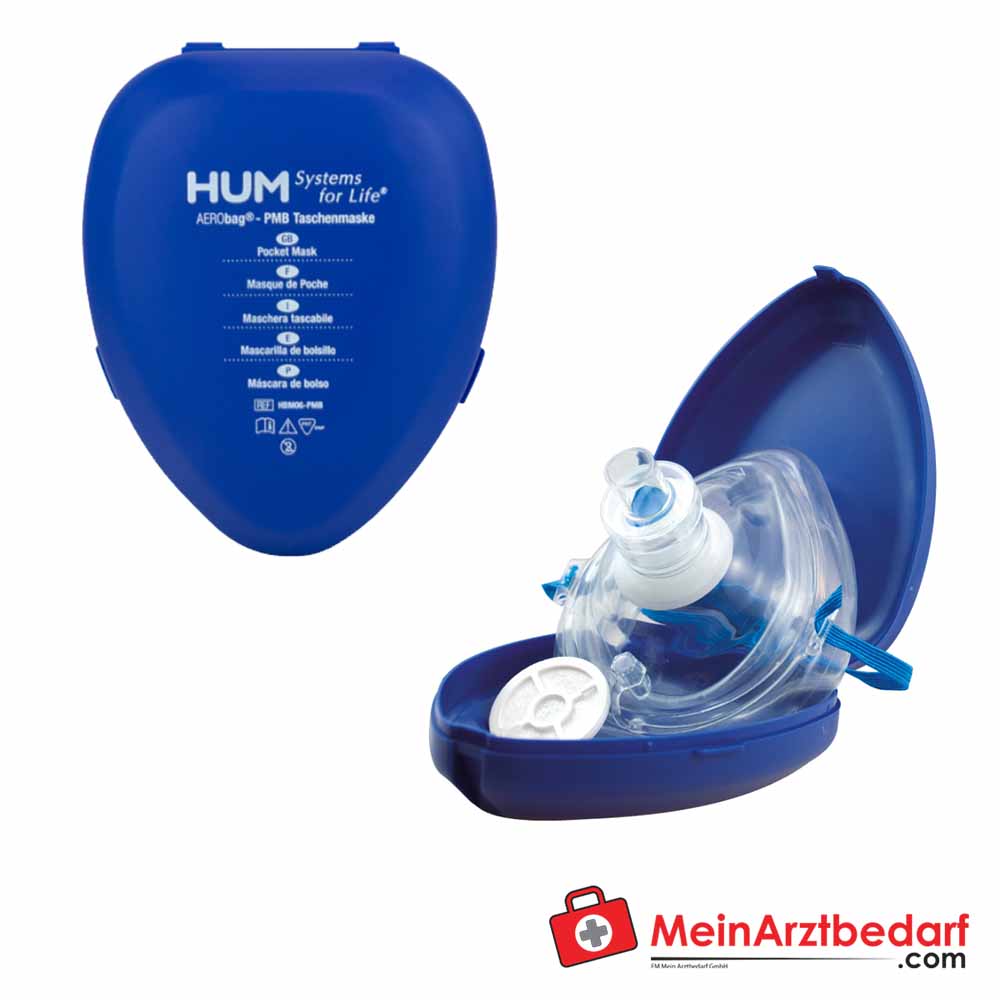
AERObag® jednorazowa maska oddechowa PVC dla dorosłych/dzieci
Rurki ustno-gardłowe AEROtube® Guedel Jednorazowy polietylenowy blok zgryzowy Polipropylen Rozmiary 000-6
McGrath MAC jednorazowa szpatułka
Wózek na butlę gazową AEROtreat® 10 l tlenowa stalowa podstawa rurowa odlew aluminiowy 5 kółek skrętnych
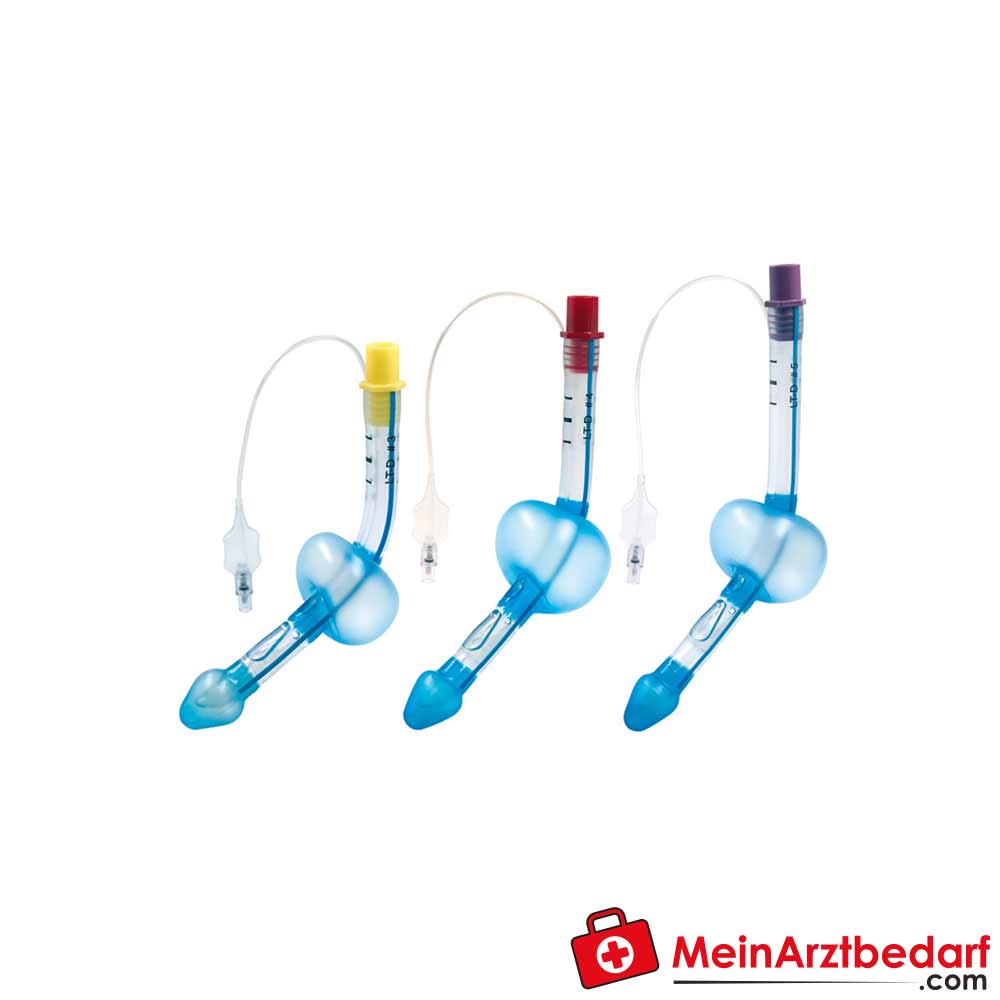
VBM Rurka krtaniowa LTS-D Zestaw awaryjny dla dorosłych
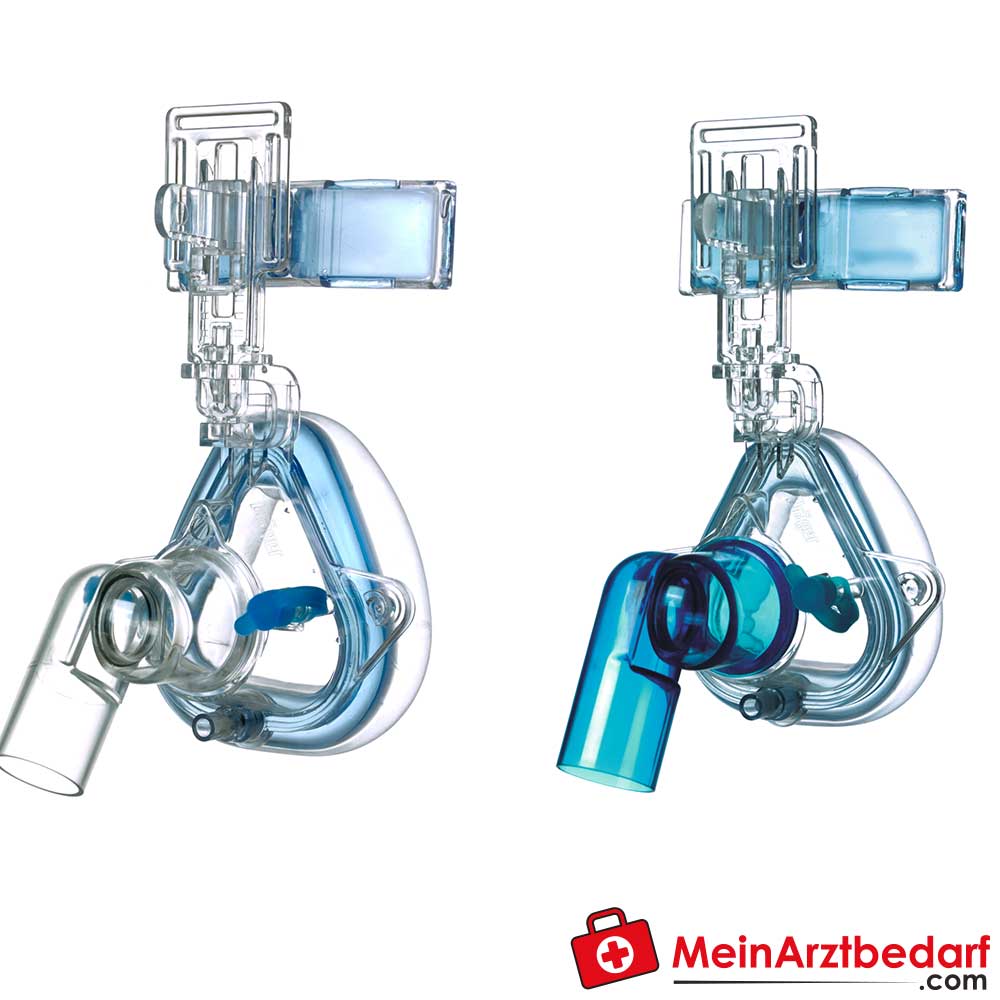
Maska nosowa Dräger MiniMe2 NIV dzieci 2-12 lat silikonowa S/L
Resuscytator dla dorosłych Ambu Mark IV dwukomorowy z zaworem PEEP 1300 ml
Obwód oddechowy Dräger VentStar Oxylog bezlateksowy z czujnikiem przepływu 5 sztuk, kompatybilny z Oxylog 3000/3000+/2000+
Wąż Dräger ZV przyłącze NIST (EN/neutralny) dla O2, AIR, VAC, N2O wielokrotnego użytku 0.9/1.5/3/5 m
Adapter Dräger DISS-NIST do O2, AIR, VAC, N2O, wielokrotnego użytku
Reduktor ciśnienia tlenu Weinmann OXYWAY Fix III 190 l/min, przyłącze wysokociśnieniowe G 3/4"
AEROway Fine 15 Regulator ciśnienia tlenu 0-15 l/min Przyłącze wysokiego ciśnienia G 3/4" wylot UNF 9/16" wylot 4,5 bara
Maska nosowa Dräger ClassicStar NIV Jednorazowa maska oddechowa 1 szt.
AEROway Fast 15 reduktor ciśnienia 0-15 l/min G 3/4" UNF 9/16" do węża 6 mm stal nierdzewna
Regulator ciśnienia O2 Dräger Alduk IV przyłącze DIN G 3/4" kompatybilny z Oxylog
Zestaw do resuscytacji AERObag® SEBS bez lateksu dla dorosłych/dzieci/niemowląt Ograniczenie ciśnienia 60/40 cmH2O z obrotowym złączem
AEROtube® jednorazowe rurki dotchawicze bez mankietu PVC rozmiar 2-10 końcówka Magill oczko Murphy 15 mm łącznik ISO 10 szt.
Rurka tracheostomijna Shiley dla dorosłych TaperGuard Cuff 15 mm złącze przezroczysty kołnierz
Torba tlenowa AEROcase OXYbag na butle O2 do 2 litrów, wyściełana, rozmiar S/M
Torba Aerotreat na butlę tlenową 2,0 l z paskiem na ramię i plecy z poliestru, czarna 48×22×11 cm
Ventilation i intubacja
Przegląd produktu
Kategoria Ventilation i intubacja obejmuje szeroką gamę produktów do udrażniania dróg oddechowych i Ventilation. Typowymi przedmiotami są rurki dotchawicze (rurki intubacyjne), maski krtaniowe, resuscytatory (Ambuworki oddechowe), rurki oddechowe jednorazowego i wielokrotnego użytku, filtry HME, mankiety i uchwyty rurek, a także pomoce do intubacji, takie jak laryngoskopy, prowadniki oraz cewniki Magill i odsysające. W naszej ofercie znajdują się również akcesoria takie jak obejmy rurkowe, systemy mocowania i adaptery do respiratorów.
Obszary zastosowań i zastosowań
Produkty z okolicy Ventilation i intubację stosuje się w sytuacjach, w których możliwe jest bezpieczne udrożnienie dróg oddechowych Ventilation lub wymagane jest krótkotrwałe odsysanie. Komponenty są wykorzystywane zarówno w opiece przedklinicznej, jak i klinicznej podczas działań leczniczych, opieki w nagłych przypadkach, znieczulenia lub transportu. Filtry i moduły HME wspierają higieniczne procesy pracy i zmniejszają zanieczyszczenie systemu wentylacyjnego.
Jakość, bezpieczeństwo i właściwości użytkowe
Kluczowe cechy skupiają się na ciasnych systemach mankietów, biokompatybilnych materiałach, łatwej obsłudze i kompatybilności ze standardowymi połączeniami. Produkty jednorazowe zmniejszają ryzyko skażenia krzyżowego, a narzędzia wielokrotnego użytku umożliwiają łatwe czyszczenie i sterylizację. Wyraźne oznaczenia, oznaczenia rozmiaru Rohrer i oznaczone kolorami adaptery ułatwiają szybkie i bezpieczne podejmowanie decyzji.
Marki i dostępność
Wybór i zakres dostawy rozciągają się od pozycji standardowych po specjalistyczne rozwiązania intubacyjne takich producentów jak m.in Ambu, VBM i Teleflex. Marki te reprezentują uznane produkty w okolicy Ventilation & Intubacja i oferujemy rozwiązania zarówno jednorazowe, jak i wielokrotnego użytku.
Typowe typy produktów
- Rurki dotchawicze (różne rozmiary i materiały)
- Maski krtaniowe i urządzenia nadgłośniowe
- Worki do resuscytatorów (wentylacja rąk), filtry i moduły HME
- Laryngoskopy, prowadniki, siły Magilla i cewniki ssące
- Uchwyty rurek, mankiety, adaptery i węże łączące